La sentencia que la enfermedad Alzheimer pueda transmitirse resulta una afirmación peligrosa, actualmente se desconocen las causas que la provocan, algunos la han asociado a la edad avanzada, factores genéticos, ambientales como la contaminación e incluso a la diabetes, a pesar de esto a finales del año pasado se propone por primera vez que una proteína característica de esta enfermedad puede transmitirse mediante procedimientos médicos y en este año una nueva evidencia parece confirmarla. A continuación se describen estos hallazgos que permitirán a la comunidad científica entender mejor este padecimiento considerado por algunos, la enfermedad del siglo 21.
La enfermedad de Alzheimer (EA) se caracteriza por la muerte de las neuronas y la subsecuente pérdida de la memoria, se considera la forma más común de demencia (Fig. 1). Actualmente, la EA no tiene cura y los gastos que involucra atender a los pacientes son enormes. Para el 2014 se reportaron 44 millones de personas con EA en todo el mundo [1], en México afecta a 1 de cada 20 adultos mayores de 60 años y 1 de cada 3 mayores a 80 años, además se estima que existen 800 mil personas con demencia en nuestro país [2,3].
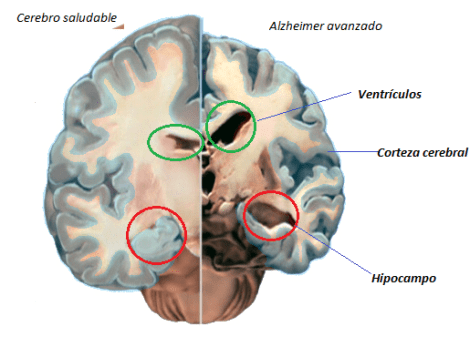
Fig. 1. Comparación entre un cerebro saludable y uno con la enfermedad de Alzheimer avanzada. Se observa una masiva muerte celular que provoca que el tamaño del cerebro se reduzca. Las principales zonas afectadas son: la reducción de la corteza cerebral (en azul) involucrada en el pensamiento y los recuerdos, el hipocampo que participa en la formación de nuevas memoria y el alargamiento de los ventrículos, que almacenan el líquido cefalorraquídeo. Modificado de https://www.alz.org/braintour/healthy_vs_alzheimers.asp
Las causas que provocan el desarrollo de esta enfermedad no son claras, se han descrito causas esporádicas y en una menor proporción causas de índole hereditario, por esta razón su estudio es de gran importancia en el ámbito de salud pública.
Lo que se sabe es que la EA se caracteriza por la acumulación de dos tipos de proteínas en el cerebro que provocan la muerte de las neuronas (Fig. 2):
- Proteínas beta (β) amiloides que forman placas en el cerebro.
- Proteínas Tau que se aglomeran formando una maraña dentro de las neuronas y se denominan ovillo neurofibrilar.
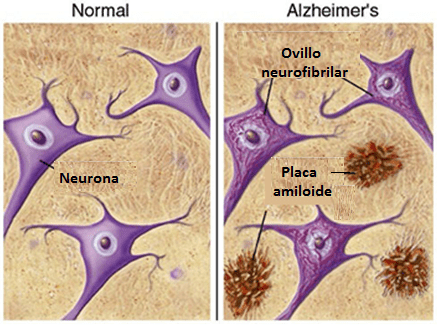
Fig. 2. Características de la enfermedad de Alzheimer: la acumulación de proteínas Tau que forman ovillos neurofibrilares dentro de la neurona y la formación de placas amiloides entre las neuronas que bloquean la sinapsis nerviosa. Modificado de http://www.brightfocus.org/alzheimers/infographic/amyloid-plaques-and-neurofibrillary-tangles
Se ha visto que si se inyectan las proteínas beta amiloides en el cerebro de ratones o monos, minutos después se inicia una cadena de reacciones que provocan el mal plegamiento de las proteínas sanas, cómo si en el cerebro de los animales la enfermedad de Alzheimer se desarrollara de forma acelerada. Hasta el momento no había evidencia que esto sucediera en humanos, ya que obviamente nadie ha inyectado estas proteínas en el cerebro de una persona [4]. Sin embargo a finales del año pasado se sugiere por primera vez que estas proteínas amiloides pueden transmitirse entre pacientes y que una cantidad mínima de estas proteínas funciona como una “semilla” que puede amplificarse en el cerebro.
La posibilidad que el Alzheimer pueda transmitirse de persona a persona proviene de estudios que realizaron en personas con la enfermedad de Creutzfeldt-Jakob (ECJ) la versión humana de las vacas locas, una enfermedad poco común que se caracteriza por un deterioro neurológico rápido y fatal provocado por priones [5]. Esta enfermedad fue adquirida por las personas a causa del contacto que tuvieron, debido a procedimientos médicos, con partes del cerebro de personas muertas infectadas con priones.
Los investigadores realizaron la autopsia de estas personas y aparte de encontrar a los predecibles priones, hallaron, sin proponérselo a ¡las proteínas beta amiloides! (Fig. 3)
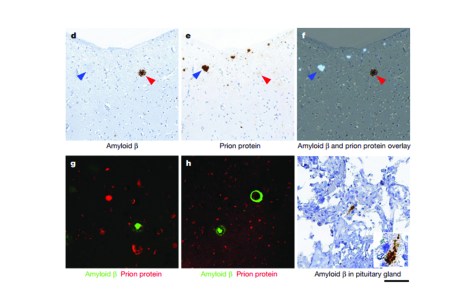
Fig. 3. Corte del cerebro de una persona que murió de la enfermedad de Creutzfeldt-Jakob. La flecha azul indica la presencia de un prion y la roja la placa β amiloide. Tomado de Jaunmuktane et al, 2015
Las dos evidencias que existen hasta el momento de que las proteínas beta amiloides puedan transmitirse mediante prácticas médicas son:
- Tratamiento con hormonas extraídas de cadáveres
Este procedimiento de transmisión involucra la extracción de hormonas de crecimiento humano de las glándulas pituitarias de cadáveres para tratar a los niños con baja estatura. Esta práctica se inició en 1958 y terminó en 1985, por la tras los primeros informes de la enfermedad de Creutzfeldt-Jakob, entre los receptores.
En un estudio se analizaron las autopsias de ocho pacientes que murieron de ECJ después de un tratamiento con factor de crecimiento obtenido de cadáveres y encontraron que seis de los cerebros tenían la patología de β-amiloide característica de la enfermedad de Alzheimer. Los pacientes tenían entre 36 y 51 años, muy jóvenes para desarrollar la enfermedad y sin evidencia genética de haber sido heredada [6].
- Injertos de duramadre de cadáveres
El implante de duramadre (membrana del cerebro) se utiliza en neurocirugía para reemplazar este tejido debido a lesiones o tumores del sistema nervioso y para corregir malformaciones congénitas en niños, actualmente no es una práctica común debido a su asociación con la transmisión de enfermedades, sobre todo de la ECJ [7] (Fig. 4)
En un estudio reciente se analizó el cerebro de varias personas que murieron de ECJ después de someterse a este procedimiento de injerto. Ninguno de estos individuos tenía Alzheimer al momento de su muerte, pero el análisis de sus cerebros mostró signos de que la enfermedad puedo haberse desarrollado, ya que contenían más placas β amiloides de las que se esperaría para personas entre 23-63 años de edad. Las personas control que murieron de ECJ en edades similares, pero sin haber recibido los injertos de cerebro, no mostraron la misma cantidad de proteínas amiloides [8].
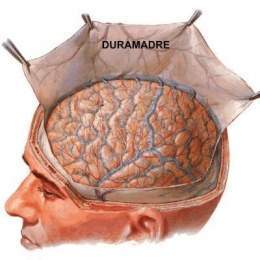
Fig. 4. La dura madre es una membrana que protege al sistema nervioso. Tomado de http://www.anatomiahumana.ucv.cl/morfo1/neuro3morfo.html
¿Qué información nos arrojan estas investigaciones?
Lo relevante es que estos estudios muestran la misma patología después de un procedimiento completamente diferente y la conclusión es que, como los priones, las “semillas” de estas proteínas beta-amiloides estaban tanto en las inyecciones de factores de crecimiento como en los trasplantes que lograron infectar a estas personas. Aunque estos pacientes murieron jóvenes, posiblemente hubieran desarrollado la enfermedad de Alzheimer.
Los procedimientos que causan esta transferencia de proteínas no son tan comunes, de hecho algunos ya están prohibidos, sin embargo, cabe la posibilidad que ciertos procedimientos químicos como los trasplantes y la neurocirugía puedan exponer a los pacientes a las proteínas beta-amiloides, incluso se habla de que estas proteínas no pueden ser removidas después de esterilizar los instrumentos de cirugía. Algo a recalcar es que la enfermedad de Alzheimer no se puede adquirir por contacto directo y no existe evidencia que sea transmitida por transfusión sanguínea. Además en estos estudios no se encontró la otra proteína característica de esta enfermedad: la proteína Tau, por lo que todavía queda mucho por investigar para establecer conclusiones finales.
Fuentes de consulta
[1] Weiner M., et al. 2014. Update of the Alzheimer´s Disease neuroimaging iniciative: A review of papers published since its inception Alzheimer & Dementia. 11: e1-e120
[2] Instituto Nacional de Geriatría. 2014. Plan de acción Alzheimer y otras demencias. México. 2014. Secretaría de Salud.
[3] Instituto Nacional de Geriatría. 2010.
[4] Kwon D. 2015. Evidence for Person-to-Person Transmission of Alzheimer’s Pathology. Scientific American. Disponible en: http://www.scientificamerican.com/article/evidence-for-person-to-person-transmission-of-alzheimer-s-pathology/. Fecha de consulta: 29 de febrero de 2016.
[5] Creutzfeldt-Jakob Disease Fact Sheet. Disponible en: http://www.ninds.nih.gov/disorders/cjd/detail_cjd.htm. Fecha de consulta: 29 de febrero de 2016.
[6] Jaunmuktane Z, Mead S, Ellis M, Wadsworth JDF, Nicoll AJ, Kenny J, et al. 2015. Evidence for human transmission of amyloid-β pathology and cerebral amyloid angiopathy. Nature. 525(7568): 247–50.
[7] Zincke E. Recomendaciones sobre el uso del implante de duramadre humana. Disponible en: http://www.elmedicointeractivo.com/ap1/emiold/publicaciones/transplantesmarzo/15-17.pdf. Fecha de consulta: 29 de febrero de 2016.
[8] Frontzek K. 2016. Amyloid-β pathology and cerebral amyloid angiopathy are frequent in iatrogenic Creutzfeldt-Jakob disease after dural grafting. Swiss Medical Weekly. 14:w14287.
GLOSARIO
PRION. Partícula proteica infecciosa que tiene la capacidad de autopropagarse y transmitirse a otras proteínas normales del cuerpo, su modo de acción asemeja a los virus. Resultan muy peligrosas debido a que no existe un mecanismo para controlarlas y son causantes de enfermedades como la enfermedad de Creutzfeldt-Jakob, la encefalopatía espongiforme bovina (vacas locas) y el “kuru”, una enfermedad endémica de Nueva Guinea que es transmitida debido a las prácticas de canibalismo dónde se ingiere el cerebro de los difuntos. Algunos síntomas son espasmos musculares, dificultad para caminar, temblores, estas enfermedades son mortales.
